Temeljni cilj sustava antenatalne zdravstvene skrbi je poboljšati perinatalni mortalitet i morbiditet, za što se koriste različite dijagnostičke metode. Njihov cilj je smanjiti odnosno eliminirati najvažnije perinatološke probleme koji već dugi niz godina imaju izniman, negativan utjecaj na perinatalni mortalitet i morbiditet, a to su prijevremeni porod i nedonošenost, fetalne malformacije i kromosomopatije, perinatalne infekcije, fetalna hipoksija/asfiksija i porođajna trauma. U okviru antenatalne skrbi kao šireg pojma, prenatalna dijagnostika se može u užem, praktičnom smislu definirati kao medicinska disciplina koja predstavlja trijažni istraživačko-dijagnostički proces koji uključuje niz stručnih radnji, mjera i postupaka, prije i tijekom trudnoće, s glavnim ciljem detekcije fetalnih malformacija i kromosomopatija, te rođenja živog, zdravog i za samostalan život sposobnog djeteta.
Za potrebe prenatalne dijagnostike potrebno je definirati prenatalno razdoblje. Ono započinje oplodnjom (koncepcijom) jajne stanice, a završava rođenjem i traje 266 (267) dana. Implantacija blastociste u deciduu započinje šestog dana nakon oplodnje i završava oko 12. dana. Spomenuta prva faza embrionalnog razvitka u trajanju od tri tjedna označava se kao blastogeneza, tijekom koje se formiraju najprije zametni listići pa onda zametni ili embrionalni štit. Slijedi razdoblje embriogeneze ili organogeneze između 4. i 8. tjedna poslije koncepcije, u kojem se razvijaju osnove za tkiva, organe i organske sustave, zbog čega je ono najosjetljivije i najvulnerabilnije razdoblje embrionalnog razvitka. Od devetog tjedna nastupa faza fetogeneze koja traje do rođenja djeteta, a podrazumijeva fetalno i perinatalno razdoblje. Premda nije dio prenatalnog razdoblja, nije naodmet spomenuti na ovom mjestu da se ranim neonatalnim razdobljem podrazumijeva prvih sedam dana od trenutka rođenja (0 – 6), a kasno neonatalno do ukupno prvih 28 dana nakon poroda.
Brojni su i različiti vanjski (egzogeni) i unutarnji (endogeni) štetni čimbenici koji mogu poremetiti već i sam razvitak spolnih stanica (progenezu) pa se u tim slučajevima govori o mutacijama, čiji rezultat mogu biti točkaste mutacije ili genopatije sa zahvaćenosti jednog gena. Poremećaji (mutacije, aberacije) na razini kromosoma dovode do kromosomopatija, a zahvaćenost cijelog genoma rezultira genomopatijom. Posljedice za trudnoću su različite i ovise o težini poremećaja pa tako genomopatije i neke kromosomopatije uzrokuju spontani prekid trudnoće, dok neke kromosomopatije i genopatije omogućuju nastavak trudnoće i rođenje, nažalost, bolesnog djeteta. Štetni čimbenici mogu djelovati i kasnije, tijekom blastogeneze (prva tri tjedna), i izazvati blastopatije po principu “sve ili ništa”. Spomenuti princip znači da će jače štetni utjecaji iznad određene „granice“ uzrokovati smrt oplođene jajne stanice i spontani pobačaj, dok će slabije djelovanje nekih manje štetnih agensa ispod spomenute „granice” oštetiti samo neke stanice (blastomere) i omogućiti preostalom dijelu embrioblasta da preživi bez posljedica za njegov daljnji razvitak. Djeluju li štetni uzročnici (teratogeni) u razdoblju embriogeneze, mogu izazvati embriopatije ili malformacije. Malformacije su primarni razvojni defekti nastali isključivo u spomenutom razdoblju, koji se prema kliničkoj težini i ozbiljnosti dijele u tri oblika: anomalije, abnormalnosti i nakaznosti (= monstruoznosti). Anomalije predstavljaju najblaži klinički oblik s poremećenim izgledom ili strukturom organa, abnormalnosti su teži poremećaji u kojima je uz strukturu poremećena i funkcija organa, dok se kod nakaznosti kao najtežih kliničkih oblika podrazumijeva da su struktura i funkcija organa ili organskog sustava toliko poremećeni da ozbiljno narušavaju zdravlje cijelog organizma ili ugrožavaju život jedinke. Razvojni poremećaji u fazi fetogeneze nazivaju se fetopatije ili deformacije, a prema mehanizmu i vremenu nastanka definiraju se kao sekundarni defekti.
Prenatalna dijagnostika je od svojih začetaka imala primarno preventivan ili negativan karakter, što je značilo da joj je jedini cilj bilo smanjenje perinatalnog mortaliteta i morbiditeta putem eliminacije bolesnih fetusa. Danas se zagovara njezin neutralan stav kojim se nakon korektne, precizne prenatalne dijagnoze i prognoze (prije navršenog 22. tjedna gestacije!) odluka o zahtjevu za prekidom trudnoće povjerava trudnici i njezinom partneru, a odluka o prekidu trudnoće donosi samo na njihov izričit pisani zahtjev nakon odobrenja ovlaštenog prvostupanjskog ili drugostupanjskog Povjerenstva pri zdravstvenoj ustanovi. Odobrenje za prekidom trudnoće ne daje se u slučajevima kad postoji mogućnost prenatalnog i/ili postnatalnog liječenja s potencijalno dobrim ili zadovoljavajućim ishodom, dok se prekid trudnoće uobičajeno odobrava za slučajeve s medicinski infaustnom prognozom (fetalne nakaznosti i druga teška oštećenja fetusa, te patološka stanja koja bi teško narušila kvalitetu života).
Glavni elementi prenatalne dijagnostike su genetičko savjetovanje, prenatalna dijagnoza i postnatalna prognoza. Stručan i objektivan prekoncepcijski genetički savjet mogu dati stručnjaci koji su specijalizirani za kliničku genetiku. Prenatalna dijagnoza mora biti što je moguće preciznija, budući se većinom temelji na nalazima invazivnih dijagnostičkih metoda koje nose određeni rizik za ishod trudnoće, ali i zbog toga što samo precizna, točna dijagnoza omogućuje jasnu i konkretnu postnatalnu prognozu. Spomenute informacije neophodne su da bi trudnica i članovi njezine najuže obitelji mogli razumjeti određenu kliničku situaciju i donijeti odluke glede aktualne trudnoće ili nekih budućih trudnoća.
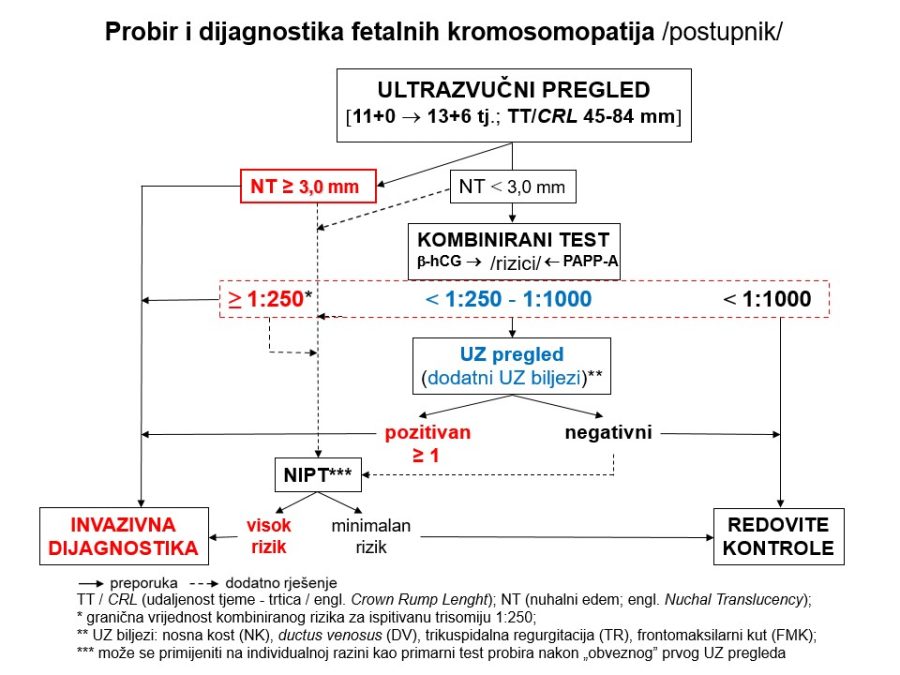
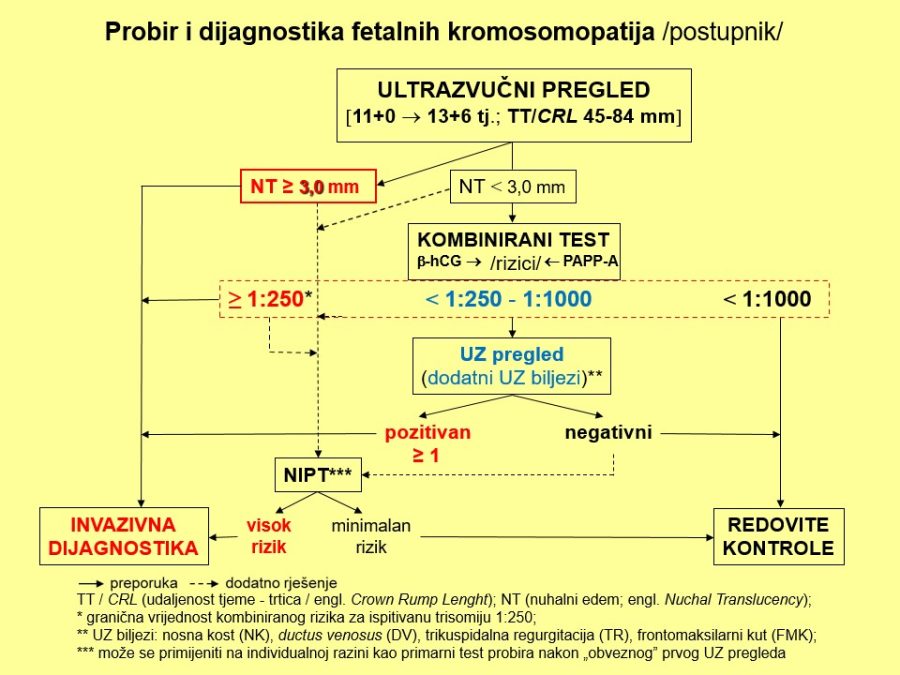
Probir i dijagnostika fetalnih kromosomopatija
Pravi zalet prenatalne dijagnostike fetalnih kromosomopatija nastupio je s otkrićem humanog kariograma (Tjio & Levan, 1956) i uspješnom kultivacijom živih fetalnih stanica iz plodove vode deset godina kasnije (Steel & Greg, 1966). Glavni ciljevi prenatalne detekcije su strukturni i funkcionalni poremećaji u fetusa, kromosomske aberacije (oko 80% invazivnih procedura), genske mutacije, deficiti enzima, strani antigeni, antitijela i dr.
U svakoj populaciji, u ovom slučaju populaciji trudnica odnosno trudnoća, mogu se razlikovati i temeljem zadanih kriterija definirati dvije skupine: visokorizična i niskorizična. Visokorizična skupina trudnoća definira se postojanjem rizičnih ili pogodujućih čimbenika za nastanak određenog poremećaja (npr. malformacije, kromosomopatije, …) i u njoj je učestalost traženih (ciljnih) poremećaja relativno visoka. S druge strane, u skupini trudnoća niskog rizika učestalost specifičnih poremećaja je niska, a rizičnih čimbenika u pravilu nema. Općenito se može reći da visokorizična skupina čini tek 10-15% svih trudnoća u populaciji, dok se na niskorizičnu skupinu odnosi preostalih 85-90%. Na primjeru najčešće kromosomopatije, trisomije 21 (Down sindrom), najbolje se vide karakteristike jedne i druge skupine trudnoća. Naime, učestalost trisomije 21 u malobrojnijoj visokorizičnoj skupini trudnoća procjenjuje se na oko 96%, ali u smislu apsolutnih brojeva svi otkriveni slučajevi iznosili bi tek oko 14% od ukupnog broja slučajeva Downovog sindroma u cijeloj populaciji. U mnogobrojnoj skupini trudnoća niskog rizika, uz učestalost trisomije 21 od tek 4%, „skriva“ se, zapravo, preostalih 86-87% svih slučajeva ove trisomije. To je glavni razlog za provedbu neinvazivne prenatalne dijagnostike u cijeloj populaciji trudnica bez iznimke, ali uz napomenu da se predložena dijagnostika ne bi smjela provesti bez prethodnog pristanka trudnice.
Dvije su temeljne skupine metoda prenatalne dijagnostike: neinvazivne i invazivne metode. Izdvojimo li fetalne malformacije kao zasebnu temu, cilj svim međusobno komplementarnim neinvazivnim metodama probira je procjena rizika od fetalne kromosomopatije (aneuploidije) odnosno odgovoriti na pitanje o postojanju indikacije za dodatnu invazivnu prenatalnu dijagnostiku. Drugim riječima, neinvazivne metode pomažu nam diferencirati trudnoće s niskim (očekivanim) rizikom (niskorizične trudnoće) od onih s povišenim rizikom za kromosomsku bolest (visoko / umjereno rizične trudnoće). Zajedničko svim metodama probira je da njihovi rezultati nemaju dijagnostičku vrijednost. U uporabi su anamnestička metoda, ultrazvučni biljezi (UZ markeri), kombinirani test probira (engl. combined test), a zadnjih godina sve popularniji postaju neinvazivni prenatalni DNA testovi (NIFTY, HARMONY, PANORAMA, PRENA TEST, …) za analizu nestanične fetalne DNA (engl. cell-free fetal DNA), čija bi frakcija u majčinoj venskoj krvi trebala iznositi ≥4%. Procjena rizika od kromosomopatije može se temeljiti na podatcima iz obiteljske (kromosomopatije u obitelji) i osobne anamneze (životna dob trudnice i partnera, pobačeni plod ili rođeno dijete s kromosomopatijom, aberacije kromosoma u partnera, konsangvinitet, zračenje, …).
Fetalne velike (major) malformacije mogu se otkrivati izravno slikovnim metodama, na prvom mjestu ultrazvukom, dok se za kromosomopatije najprije procjenjuje visina rizika pomoću UZ biljega koji se prema karakteristikama mogu podijeliti na hemodinamske i strukturne. U hemodinamske biljege ubrajaju se frekvencija otkucaja fetalnog srca, protok krvi kroz ductus venosus i trikuspidalna regurgitacija. Uobičajena frekvencija rada srca fetusa između 10. i 13. tjedna trudnoće iznosi 185/min – 145/min pa frekvencije više ili niže od navedenih ukazuju na povećan rizik od kromosomske bolesti. Fiziološki protok kroz venozni duktus karakterizira prisustvo enddijastoličkog protoka, dok je odsutan ili povratan protok (engl. absent / reverse enddiastolic flow – ARED) patološki nalaz koji povisuje rizik od moguće kromosomopatije i/ili srčane greške. U prvom tromjesečju trudnoće (11. – 13. tjedan) može postojati blaga, fiziološka regurgitacija kroz trikuspidalno ušće tijekom sistole, a patološkim (pozitivnim) nalazom smatra se brzina regurgitacije >60 cm/s i trajanje duže od 30% sistole, kad raste rizik od kromosomopatije i/ili srčane greške.
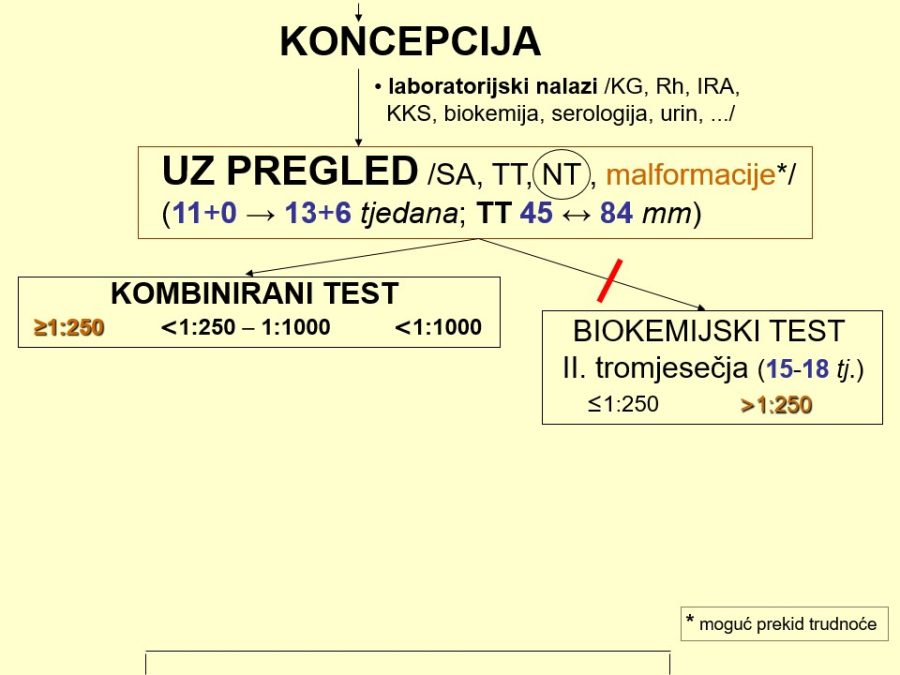
Strukturni UZ biljezi kromosomopatija predstavljaju blage do umjerene (minor), najčešće prolazne (tranzitorne), promjene fetalne anatomije odnosno strukturne poremećaje čije se prisustvo povezuje s povišenim rizikom za fetalne kromosomopatije. UZ preglede u cilju otkrivanja spomenutih biljega treba ponuditi svim trudnicama i provoditi isključivo u razdoblju od navršenog 11. tjedna (11+0), a prije navršenog 14. tjedna (13+6) trudnoće prema datumu zadnje menstruacije, kad je udaljenost tjeme-trtica (engl. crown-rump length – CRL) između 45 i 84 mm. Pregledom se može naći samo jedan UZ biljeg (izolirani biljeg) ili se istovremeno može pronaći nekoliko biljega (kombinirani biljezi). Neki od biljega imaju visoku osjetljivost u detekciji kromosomopatija i označavaju se kao „hard“ markeri (npr. nuhalni edem i nabor, aplazija nosne kosti, …), dok je za druge karakteristična niska osjetljivost („soft“ markeri) pa invazivna dijagnostika nije opravdana u slučajevima kad se otkriju kao jedini, izolirani biljeg (npr. pijelektazije, intrakardijalne kalcifikacije, …). U strukturne biljege I. tromjesečja trudnoće ubrajaju se nuhalni edem (engl. nuchal translucency – NT), aplazija nosne kosti, frontomaksilarni kut >90º, asimetričan rast dugih kostiju, bilateralne pijelektazije, cista horioidnog pleksusa, cistični higrom vrata, hiperehogeno crijevo, omfalokela, klinodaktilija, intrakardijalne kalcifikacije i dr. Neki od spomenutih biljega mogu se vidjeti i u II. tromjesečju trudnoće, dok se neki “pojavljuju” tek u II. tromjesečju: nuhalni nabor ili zadebljanje (engl. nuchal fold thickness – NFT), prefrontalno zadebljanje, duodenalna atrezija/stenoza, blaga/umjerena ventrikulomegalija, hipoplazija malog mozga, znak “limuna” (engl. lemon sign), znak “banane” (engl. banana sign), srčane greške itd.
Jedina praktična vrijednost danas već opsoletnog (nije u uporabi) prenatalnog biokemijskog testa II. tromjesečja trudnoće (engl. double ili triple test) za procjenu rizika od trisomije 21, 18 i 13, s osjetljivosti od tek 50-70%, je serumsko određivanje α-fetoproteina (AFP) čije se povišene vrijednosti primarno povezuju s defektima neuralne cijevi (spina bifida, anencefalija, …), ali i drugim velikim fetalnim malformacijama.
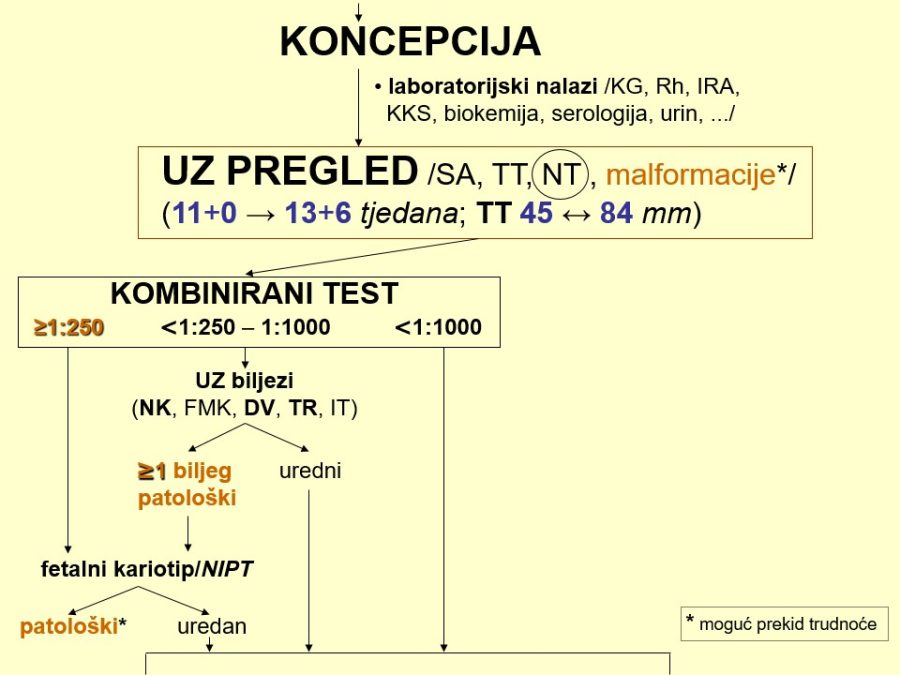
Noviji prenatalni kombinirani ultrazvučni i biokemijski test, ustanovljen oko 2000. godine, pokazao se značajno pouzdanijim od biokemijskog testa II. tromjesečja, s točnosti od 90% i udjelom od 5% lažno pozitivnih rezultata. Glede odnosa cijene koštanja i pouzdanosti rezultata, danas je kombinirani test preporuka struke, jer predstavlja racionalan pristup prenatalnom probiru kromosomopatija (trisomije 21, 18 i 13). Cijeli postupak kombiniranog testa i interpretacije rezultata izvorno je zamišljen u nekoliko koraka koje je moguće obaviti kroz samo nekoliko sati. Započinje se uvijek UZ pregledom u već spomenutom razdoblju između 11+0 i 13+6 tjedana trudnoće mjerenjem udaljenosti tjeme – trtica (TT) zbog preciziranja gestacijske dobi i određivanjem nuhalnog edema (NT) kao jedinog UZ biljega. Nakon potrebnih pojašnjenja od strane liječnika i prema želji trudnice, slijedi određivanje slobodne β-podjedinice humanog horionskog gonadotropina (free β-hCG) i plazmatskog proteina-A udruženog s trudnoćom (PAPP-A) iz uzorka krvi trudnice, te softversko izračunavanje kombiniranog rizika (NT + free β-hCG + PAPP-A → FMF risk calculation softwer) za svaku od trisomija zasebno. Očitavanje i interpretacija rezultata temelji se na definiranim izvornim kriterijima rizika: visoki >1:50, umjereni 1:50 – 1:1000 i niski rizik <1:1000. U slučajevima visokog rizika indicirana je invazivna dijagnostika, a kod nalaza umjerenog rizika ponovni ultrazvučni pregled zbog dodatnih UZ biljega (nosna kost, protok kroz ductus venosus, trikuspidalna regurgitacija, ev. frontomaksilarni kut). U praksi je zadnjih godina, zbog pojednostavljenja procedure probira, kompromisno prihvaćen kao optimalan granični rizik 1:250, što je prethodno bila i vrijednost graničnog rizika u prenatalnom testu II. tromjesečja trudnoće. Kod spomenutog graničnog rizika detekcijska učinkovitost kombiniranog testa iznosi 90%, a stopa lažno pozitivnih nalaza do najviše 5%. Tako odluka o daljnjem postupku ovisi o razini izračunatog kombiniranog rizika na način, da visoki rizik (>1:250) predstavlja indikaciju za invazivnu dijagnostiku, dok se kod niskog rizika preporučuju redovite kontrole bez invazivne dijagnostike.
Neinvazivni prenatalni testovi (engl. NonInvasive Prenatal Tests – NIPT) koriste metode genskog sekvenciranja slobodne fetalne DNA izolirane iz krvne plazme za koju je potreban uzorak od 10-20 mL majčine venske krvi. Deklarirana gestacijska dob za uzimanje uzoraka je 10. – 20. tjedan trudnoće, a udio fetalne DNA >4% za vjerodostojnost rezultata. Istraživanja su pokazala da je pouzdanost detekcije odnosno probira trisomija vrlo visoka, za Downov sindrom ≥99%, a za trisomije 18 i 13 nešto niža. Postotak lažno pozitivnih nalaza znakovito je manji u odnosu na kombinirani probir, zbog čega je ova metoda bolja od svih dosadašnjih metoda probira. Nadalje, uporaba neinvazivnih prenatalnih DNA testova u smislu sekundarnog probira nakon konvencionalnih prenatalnih testova može smanjiti potrebu za biopsijom horiona ili amniocentezom za >90% i tako poboljšati “učinkovitost“ amniocenteza, te posljedično smanjiti mogući broj spontanih pobačaja. Druga velika prednost NIPT testiranja je način predstavljanja rezultata prema principu „visok rizik « nizak rizik“, što omogućuje njihovu vrlo jednostavnu interpretaciju. Svaki nalaz visokog rizika (pozitivan nalaz) potrebno je potvrditi invazivnom prenatalnom dijagnostikom prije ev. odluke o prekidu trudnoće. Praktični nedostatak ove prenatalne metode probira je visoka cijena koštanja (nekoliko stotina €) koja trenutno jedina predstavlja prepreku njezine najšire uporabe.
Invazivne metode dijagnostike služe za potvrdu ili odbacivanje sumnje na postojanje fetalne kromosomske aberacije, tj. za pouzdano postavljanje dijagnoze. U uporabi je nekoliko metoda odnosno medicinskih postupaka: biopsija horiona/posteljice, vrlo rana amniocenteza (12.-14. tjedan), rana amniocenteza (15.-20. tjedan), kordocenteza, kardiocenteza i dr. Spomenutim operacijskim postupcima uzima se uzorak plodove vode, krvi ili drugog tkiva, iz kojih se citogenetskim metodama kultiviraju vijabilne fetalne stanice, a iz njihovih jezgara određuje kariotip ploda. Kao i kod drugih invazivnih postupaka, tako i ovdje postoji vjerojatnost komplikacija koja se procjenjuje na 0,5-1%, što treba imati na umu kod postavljanja indikacije za zahvat, pa zahvat ne bi trebalo raditi u onim slučajevima kod kojih rizik od mogućih komplikacija nadmašuje procjenjeni rizik od potencijalnog patološkog kariotipa fetusa. Prije svakog zahvata potrebna je suglasnost trudnice u obliku potpisanog informiranog pristanka. Indikacije za invazivnu dijagnostiku mogu se danas podijeliti u četiri glavne skupine:
- životna dob 36 godina (u trenutku začeća) i druge klasične indikacije
- pozitivni „hard“ UZ biljezi (11. – 14. tjedan trudnoće)
- pozitivan nalaz kombiniranog testa probira (rizik >1:250)
- pozitivan nalaz neinvazivnog prenatalnog testa – NIPT (≥10 tjedana)
Najčešće izvođeni invazivni zahvat u svrhu prenatalne dijagnostike kromosomopatija je rana amniocenteza koja predstavlja punkciju amnijske šupljine sterilnom tankom iglom (18-20 gauge) i aspiraciju obično 18-20 mL bistre, žućkaste plodove vode. Preporučeno vrijeme izvedbe je od 16. do 18(20). tjedna trudnoće zbog optimalnih uvjeta glede količine plodove vode, udjela živih fetalnih stanica u njoj i veličine ploda. Zahvat se izvodi pod izravnom kontrolom ultrazvuka nakon dezinfekcije operacijskog polja. Poželjno je punktirati kroz slobodnu stijenku maternice, što je bliže moguće medijanoj crti i dnu maternice, izbjegavajući posteljicu i vitalne strukture (fetalno lice, pupkovinu, …). Uzorak plodove vode šalje se u citogenetski laboratorij zajedno s popunjenim obrascem u kojem se nalaze svi podatci relevantni za pojedini slučaj. Među najčešće komplikacije rane amniocenteze ubrajaju se lokalizirano krvarenje, infekcija, hidroreja i spontani pobačaj, a ako se dogode unutar 3-4 tjedna od zahvata smatraju se njegovom izravnom posljedicom.
Probir i dijagnostika fetalnih malformacija
Ukupna učestalost fetalnih malformacija kreće se od 2-5/1000 živorođene novorođenčadi, ali veliki klinički značaj proizlazi iz činjenice da se među uzrocima perinatalne smrtnosti malformacije spominju u 20-25% slučajeva, a kad je riječ o neonatalnom morbiditetu, njihova je zastupljenost još i veća. Učestalost malformacija obrnuto je proporcionalna gestacijskoj dobi pa je tako viša u skupini prijevremeno rođene djece, osobito one rođene prije 32. tjedna trudnoće. Opći rizik ponavljanja malformacija iznosi 1-5%. Malformacije ili embriopatije su primarne strukturne greške koje nastaju isključivo između 4. i 8. tjedna od oplodnje. Za njihovo učinkovito otkrivanje ili dijagnostiku potreban je djelotvoran antenatalni sustav koji podrazumijeva organizirani probir, detekciju i preventivne mjere. Jednako kao i za kromosomopatije, tako i za fetalne malformacije vrijedi „pravilo“ da se u visokorizičnoj skupini trudnoća može pronaći najviše 10-15% od ukupnog broja malformacija u populaciji, dok se preostalih 85-90% nalazi u dijelu populacije niskog rizika. Zato su uz prosvjećivanje trudnica i edukaciju medicinskog osoblja potrebni univerzalni probir i detekcija malformacija u cijeloj populaciji trudnica uz dobru povezanost i usklađenost cijelog sustava.
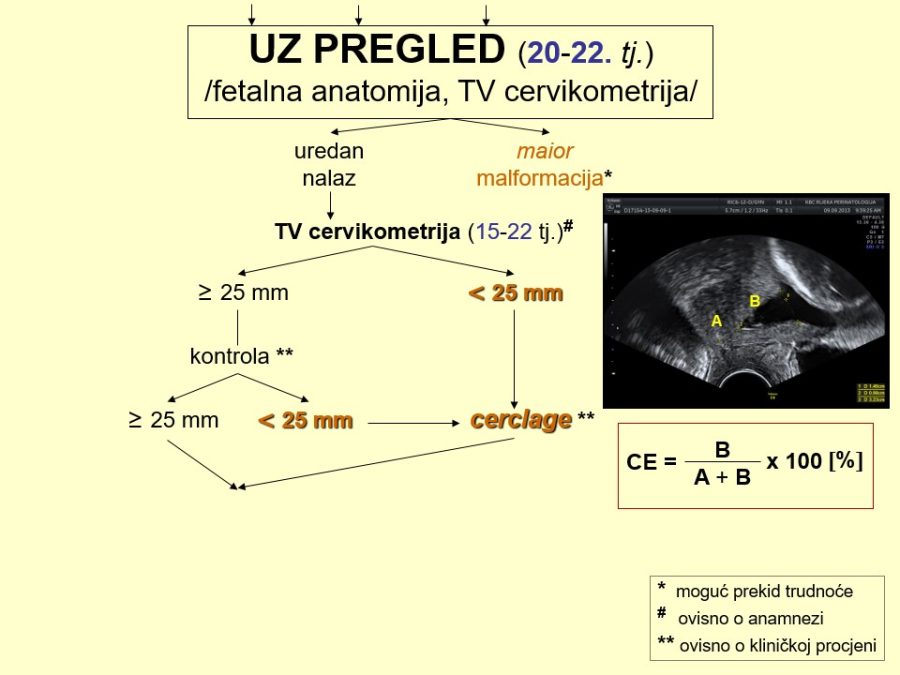
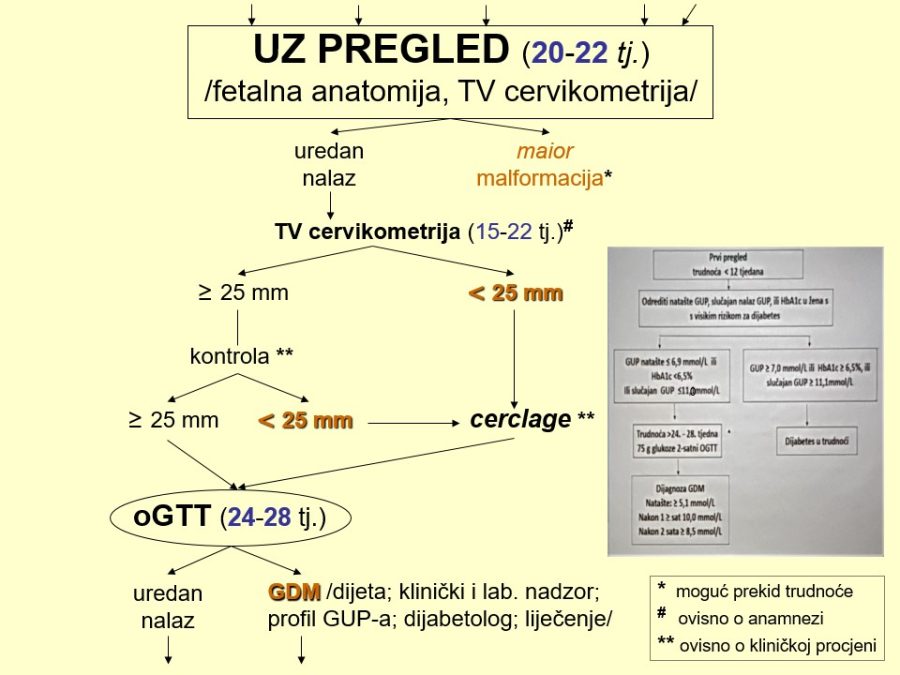
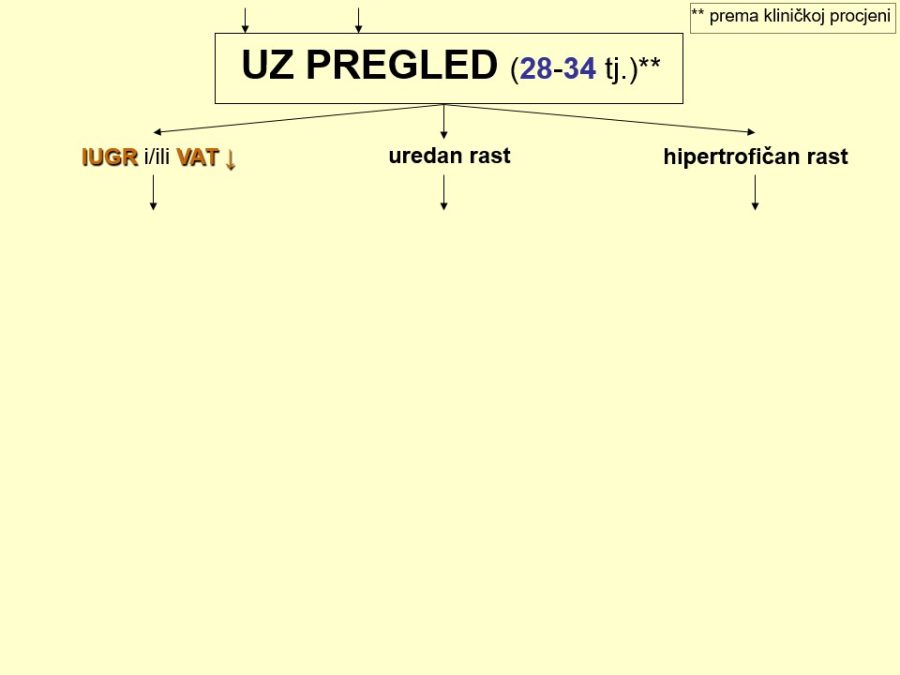
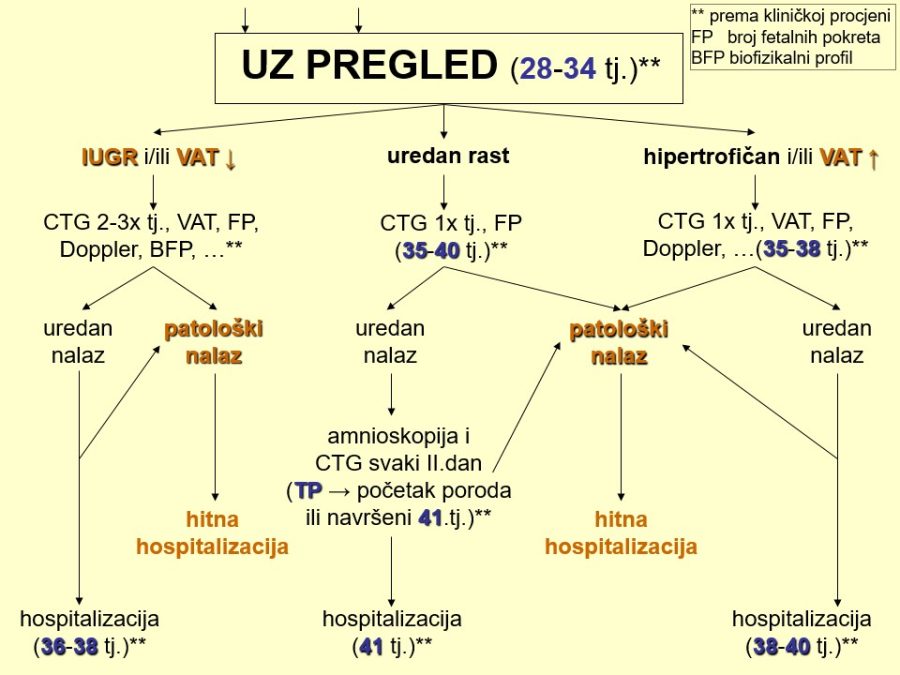
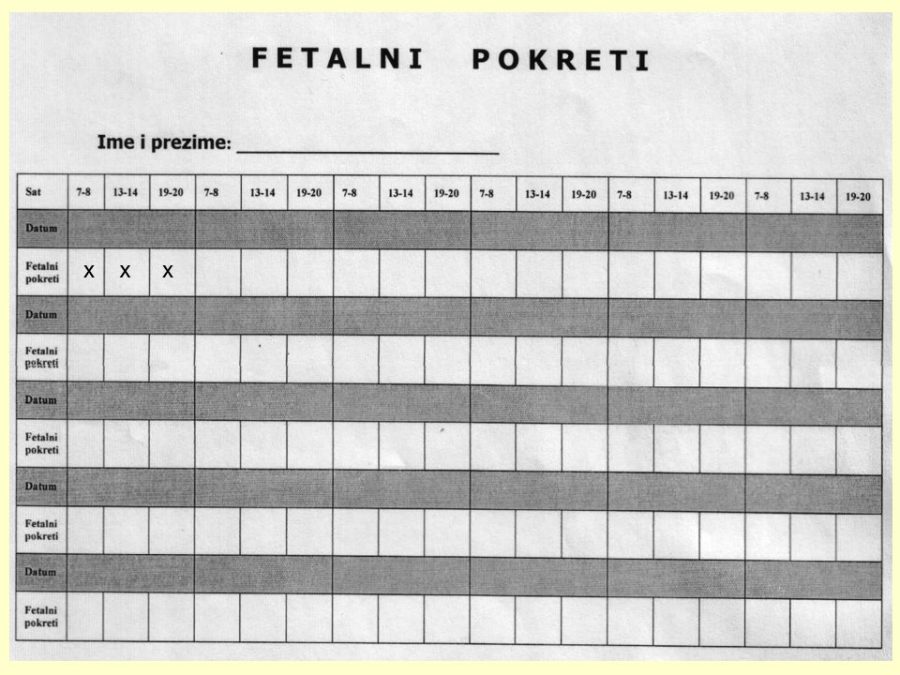
Probir odnosno procjena stupnja rizika ili vjerojatnosti postojanja fetalnih malformacija uobičajeno se provodi anamnestičkim, biokemijskim i UZ metodama. Anamnestički se utvrđuju dobro poznati rizični čimbenici: opterećena obiteljska i/ili osobna reprodukcijska anamneza, loš opstetrički ishod (fetalna smrt, teški IUGR, rana neonatalna smrt), rasna pripadnost (bjelkinje > crnkinje), nizak socioekonomski standard (npr. ishrana bez folata, …), životna dob trudnice ≥ 35 godina, pretilost (↑BMI), izloženost štetnim čimbenicima okoline u vrlo ranoj trudnoći, kao što su ionizirajuće zračenje, pesticidi, toksične tvari, atmosferski zagađivači, hipertermija, teški metali, potencijalno štetni lijekovi, duhanski dim, alkohol, droge, virusi, hiperglikemija (DM tip 1), ali i metode medicinske oplodnje, višeplodove trudnoće, itd. Od biokemijskih pokazatelja, povišene serumske vrijednosti AFP, same ili u okviru prenatalnog double ili triple testa, ukazuju na povišeni rizik od specifičnih strukturnih defekata (npr. defekti neuralne cijevi – NTD, gastroshiza, …). Ultrazvuk je metoda prvog izbora za pregled fetalne anatomije i otkrivanje morfoloških i funkcionalnih promjena fetalnog organizma. S aspekta trajanja trudnoće može se govoriti o najmanje tri obvezna UZ pregleda, po jedan u svakom od tromjesečja. Prvi UZ pregledi u I. i II. tromjesečju trudnoće predstavljaju I. dijagnostičku razinu i dio su sustava sekundarne prevencije fetalnih malformacija i sličnih poremećaja. Ekonomski su opravdani, ali su stope detekcije u pravilu niže (20-85%). Prvi pregled treba biti rezerviran isključivo za razdoblje između navršenog 11. i prije navršenog 14. tjedna trudnoće, kad se utvrđuje točna gestacijska dob na temelju udaljenosti TT od 45-84 mm i biparijetalnog promjera (BPD) fetalne glavice. Drugi cilj je otkriti, isključiti ili posumnjati na veliku fetalnu malformaciju (više od 95% pregleda). Osim ovog rutinskog dijela UZ pregleda, ciljani dio pregleda podrazumijeva detekciju već spomenutih UZ biljega kromosomopatija i to one koji se mogu povezati i sa strukturnim poremećajima (nuhalni edem – NT, nosna kost – NK, ductus venosus – DV, trikuspidalna regurgitacija – TR, intrakranijalna translucenca – IT, frontomaksilarni kut – FMK). Drugi UZ pregled zbog detaljnog prikaza kompletne fetalne anatomije potrebno je obaviti u ranom drugom tromjesečju između navršenog 18. i prije navršenog 22. tjedna trudnoće, a neki autori sugeriraju da to bude tek od navršenog 20. tjedna trudnoće. Temeljna važnost ovog pregleda je značajno viša dijagnostička točnost odnosno učinkovitost (≥ 80%). Osim izravnog otkrivanja malformacija, ovim pregledom treba obratiti pozornost i na tzv. znakove upozorenja (engl. call signs), heterogenu skupinu anatomskih znakova i drugih UZ nalaza koji sami nisu malformacijski poremećaji, ali neizravno pozivaju na dodatan i povećan oprez i ukazuju na njihovo moguće postojanje. Procjenjuje se da je 40-50% fetalnih malformacija popraćeno tim znakovima. Primjeri su znak limuna i znak banane, aplazija jedne umbilikalne arterije, poli- i oligohidramnij (proporcionalno težini poremećaja), fetalni hidrops, aritmije srca, teški zastoj fetalnog rasta – IUGR (5-10% fetusa s IUGR ima malformaciju, a 25% malformiranih udruženi su s IUGR) i dr. UZ pregledom u II. tromjesečju trudnoće trebalo bi riješiti dilemu oko strukturnih grešaka i ponuditi točnu prenatalnu dijagnozu. Na temelju potpune informacije trudnica bi trebala donijeti odluku o nastavku trudnoće ili podnijeti zahtjev za njezinim prekidom. Te zahtjeve rješavaju prvostupanjsko i prema potrebi drugostupanjsko povjerenstvo, koja mogu dozvoliti prekid trudnoće u smislu pobačaja, tj. prije navršenog 22. tjedna trudnoće. Neke države su uredile ta pitanja drugačije, omogućivši osnivanje etičkih povjerenstava koja prekid trudnoće mogu odobriti i nakon 22 tjedna trudnoće. UZ pregled u trećem tromjesečju trudnoće (30. – 34. tjedan) još uvijek omogućuje postavljanje prenatalne dijagnoze, ali i izbor mjesta i vremena poroda, što je važno za adekvatnu postnatalnu skrb novorođenčadi s malformacijama.
Za razliku od UZ pregleda I. razine, UZ pregledi druge i treće (supspecijalističko znanje, sofisticirana oprema, optimalni uvjeti rada) dijagnostičke razine spadaju obligatno u metode prenatalne dijagnostike, a podrazumijevaju konzilijarne, ciljane UZ preglede s ciljem precizne i pravovremene prenatalne dijagnoze. Ciljna skupina su visokorizične trudnoće i trudnice upućene iz niže razine nakon probira.
Učinkovitost detekcije strukturnih poremećaja ovisna je o trajanju trudnoće (gestacijskoj dobi), znanju, kompetenciji i iskustvu pretraživača, kvaliteti ultrazvučne opreme, vrsti i broju fetalnih malformacija, karakteristikama ispitivane populacije i uvjetima rada. Tako, npr., u prvom tromjesečju trudnoće može se prosječno otkriti do 60% anatomskih poremećaja, a u drugom tromjesečju i do 80%. Stopa detekcije je veća s uporabom sofisticiranih uređaja visoke rezolucije slike s mogućnošću deponiranja snimljenog video-materijala, ako je pretraživač kvalitetno educiran i iskusan glede ukupnog broja ultrazvučnih pregleda i pregleda sa specifičnom patologijom uz mogući postnatalni follow-up, ako se radi o visoko rizičnoj skupini trudnoća, te ako je prisutno više od jedne fetalne malformacije (kombinirane ili udružene greške). Naime, lakše je detektirati multiple malformacije čija je prosječna učestalost 7-25%, od izoliranih defekata (75-90%). Najviše stope detekcije vežu se uz malformacije urogenitalnog i središnjeg živčanog sustava, a najniže uz kardijalni i skeletni sustav, te kraniofacijalne defekte. Prema EUROCATovom izvješću najlakše se detektiraju anencefalus i slični poremećaji (96,9%), a najteže transpozicija velikih krvnih žila (41,7%). Na uspješnost prenatalne detekcije mogu povoljno djelovati mirna radna atmosfera, dobra koncentracija liječnika i dovoljno raspoloživog vremena.
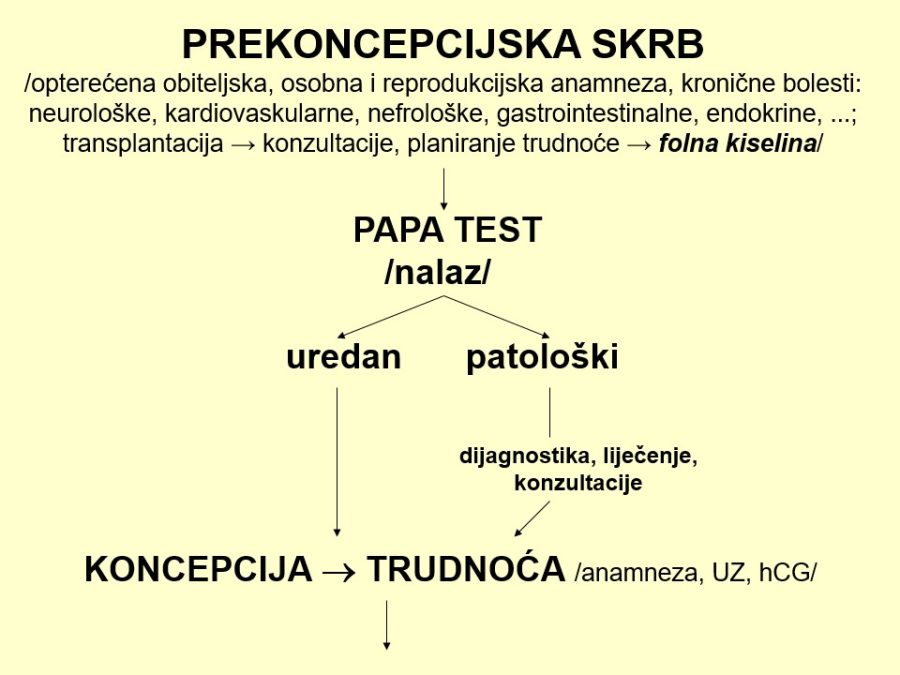
Ciljevi preventivnih mjera su spriječiti nastanak fetalnih malformacija, smanjiti njihovu incidenciju i/ili pojavu teških komplikacija, invalidnosti i smrti. Razlikuju se primarna (prekoncepcijska), sekundarna (postkoncepcijska) i tercijarna prevencija. Primarna prevencija je jedina prava strategija sprječavanja nastanka fetalnih malformacija kroz izbjegavanje, eliminaciju, modifikaciju ili redukciju čimbenika okoline s teratogenim djelovanjem. U tom su smislu na raspolaganju sljedeće mjere i postupci: prijemarketinško testiranje lijekova, postmarketinško praćenje farmakodinamike lijekova, epidemiološka istraživanja i nadzor fetalnih malformacija, genetičko savjetovanje visokorizičnih obitelji, pravovremena provedba cijepljenja protiv spec. virusnih bolesti, izbjegavanje poznatih teratogena, uzimanje folne kiseline i sl. Cilj sekundarne prevencije je spriječiti razvitak potpune kliničke slike i komplikacija kod već postojeće malformacije, za što se koriste metode prenatalne dijagnostike i liječenja ili prekid trudnoće. Tercijarna prevencija podrazumijeva tek liječenje oboljelih i pokušaj sprječavanja invalidnosti i smrtnog ishoda.