U ordinaciji nudimo svu raspoloživu dijagnostiku iz područja fetalne i maternalne medicine, redovite i prema potrebi ciljane specijalističke i supspecijalističke antenatalne preglede, ukazujemo na preporučene testove probira tijekom trudnoće (ultrazvučni biljezi kromosomopatija, kombinirani probirni test, neinvazivni prenatalni test – NIFTY, transvaginalna cervikometrija, oralni test opterećenja glukozom – oGTT, vaginalni obrisak na beta-hemolitički streptokok B, …) (PROBIRI U TRUDNOĆI). U okviru ultrazvučne dijagnostike, za pregled fetalne anatomije i otkrivanje fetalnih malformacija, koristimo najsuvremenije uređaje s brojnim softverskim mogućnostima u prvom tromjesečju trudnoće (tzv. mini anomaly scan) i u preporučenom razdoblju od 18. do 22. tjedna trudnoće (tzv. genetic anomaly scan), što uključuje i fetalnu ehokardiografiju. Ultrazvučna dijagnostika koristi se za nadzor fetalnog rasta i fetalne kondicije u kasnijim tjednima trudnoće (fetalna biometrija, obojeni Doppler pupčanih i fetalnih krvnih žila, biofizikalni profil fetusa, 3D/4D prikazi) uz vizualizaciju endouterinog miljea s procjenom stupnja zrelosti posteljice i količine plodove vode (CILJEVI ULTRAZVUČNIH PREGLEDA U PORODNIŠTVU). Sve snimljene ultrazvučne nalaze (fotodokumentaciju) možemo poslati na Vaš e-mail.
Već kod prvog posjeta našoj ordinaciji, nakon potvrde unutarmaternične trudnoće te osobne i reprodukcijske anamneze, uputit ćemo Vas na značaj već spomenutih probirnih testova (na kromosomopatije, hipotireozu, prijevremeni porod, gestacijski dijabetes, itd), važnost i opseg redovitih opstetričkih kontrola i rutinskih laboratorijskih pretraga (krvna grupa – KG, Rh faktor, iregularna antitijela – IRA, kompletna krvna slika – KKS, biokemijski nalazi, urin, tireostimulirajući hormon – TSH, HbsAg, serološke pretrage na toksoplazmozu, rubellu, citomegalovirus, herpes virus i ostale uzročnike – TORCH; ev. koagulogram). Prema kliničkoj procjeni i potrebi preporučit ćemo Vam konzilijarni pregled specijalista drugih medicinskih specijalnosti (npr. kliničkog imunologa, kardiologa, kirurga, …) i zatražiti njihovo stručno mišljenje o specifičnom problemu iz njihove profesionalne domene, što će nam pomoći u kvalitetnijem i sigurnijem nadzoru Vašeg zdarvlja i trudnoće.







Prof. dr. sc. Oleg Petrović
Antenatalna skrb predstavlja organizirani sustav zaštite materinstva, odnosno žena prije, tijekom i neposredno nakon trudnoće u nekoj državi, regiji ili zdravstvenoj ustanovi. Skrb se sastoji od potpunog obuhvata svih trudnica dovoljnim brojem kvalitetnih antenatalnih pregleda (9-10 pregleda), od kojih su neki ključni. Već pri prvom kontaktu s trudnicom u ranoj trudnoći treba na temelju čimbenika rizika probrati ugrožene trudnoće (njih je između 15-20%) kojima će trebati i ciljana antenatalna skrb.
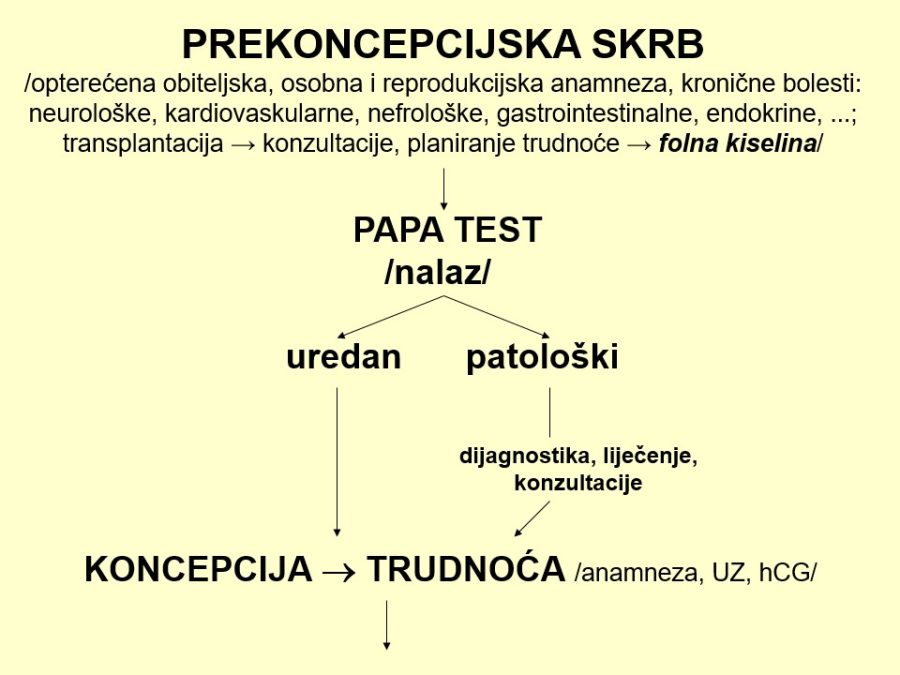
Temeljni cilj antenatalne skrbi je prosvjećivanjem, edukacijom i nizom medicinskih mjera i aktivnosti, prije i tijekom trudnoće, prevenirati, otkrivati i liječiti komplikacije trudnoće i osigurati normalan razvitak i rast ploda, te tako poboljšati perinatalni mortalitet i morbiditet. To je, zapravo, stalna svakodnevna “borba” za redukciju / eliminaciju najvećih perinatoloških problema: prijevremenog poroda i komplikacija nedonošenosti, fetalnih malformacija i kromosomopatija, perinatalnih infekcija, fetalne hipoksije i asfiksije i perinatalnih trauma. Kvalitetan antenatalni nadzor mora obuhvatiti prekoncepcijsku i postkoncepcijsku skrb.
Nakon anamnestičke, laboratorijske ili ultrazvučne potvrde trudnoće, dakle, u okviru postkoncepcijske skrbi, prvi ginekološki pregled treba obaviti u prvom tromjesečju, od 8. do 13. tjedna trudnoće, a idući pregledi slijede u mjesečnim razmacima, u 16., 20., 24., 28. i 32. tjednu trudnoće, zatim u 35. tjednu, pa u dvotjednim intervalima (u 37. i 39. tjednu), kada se povećava vrsta i opseg pretraga (vanjska opstetrička pretraga, bakteriološke analize, …). Opstetrički pregled u očekivanom terminu poroda preporučuje se izvršiti u ustanovi sekundarne zdravstvene zaštite (bolnice, klinike).
Kod svakog takvog pregleda obvezno se mjeri tjelesna težina trudnice i određuje prirast težine u odnosu na početnu težinu, mjeri se krvni tlak i provjerava prisutnost bjelančevina u urinu, dok kardiotokografskim (CTG) uređajem ili auskultacijom treba potvrditi otkucaje fetalnoga srca. Od rutinskih laboratorijskih nalaza važno je odrediti krvnu grupu (KG), Rh faktor, iregularna antitijela (IRA), kompletnu krvnu sliku (KKS), biokemijske nalaze, urin sa sedimentom (prema potrebi urinokulturu), tireostimulirajući hormon (TSH) i serološke testove na pojedine uzročnike infekcije (TORCH).
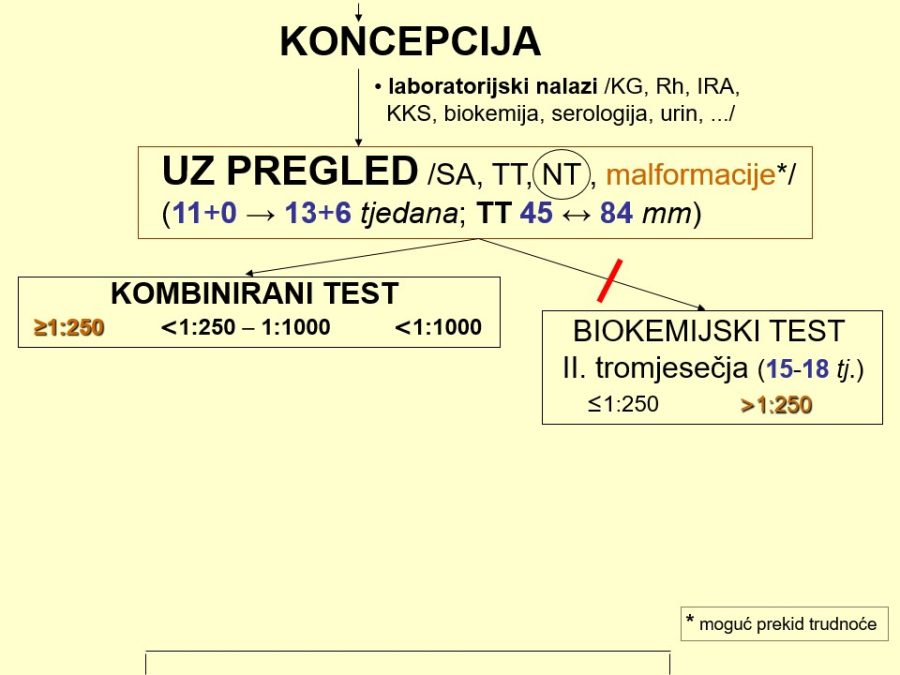
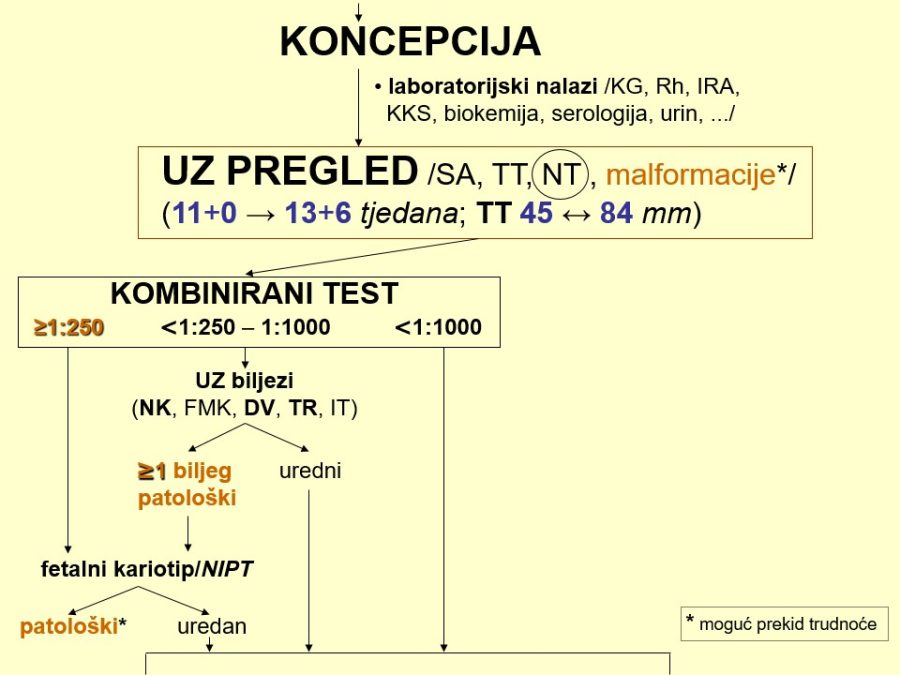
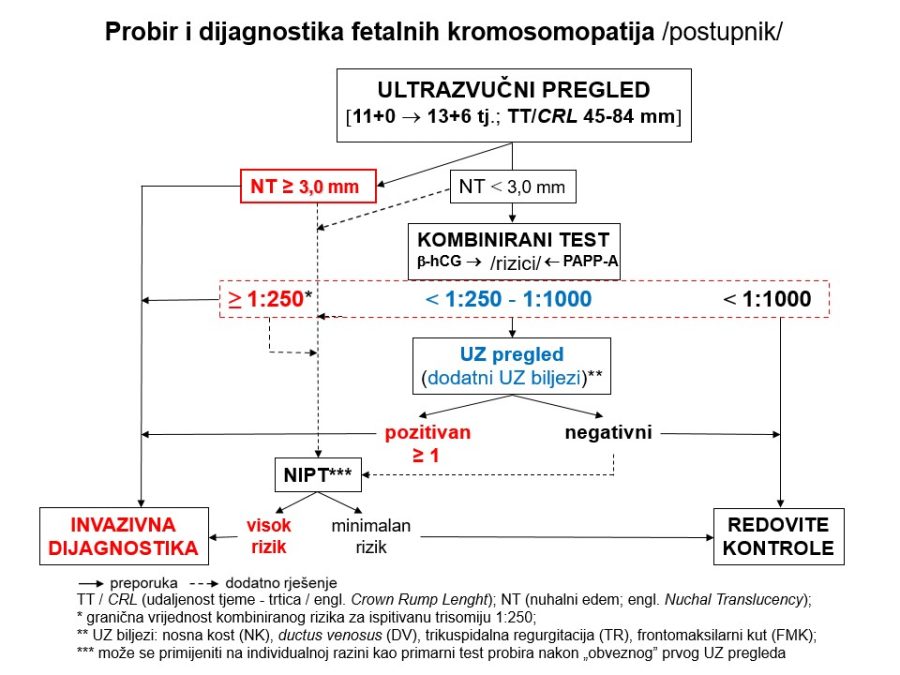
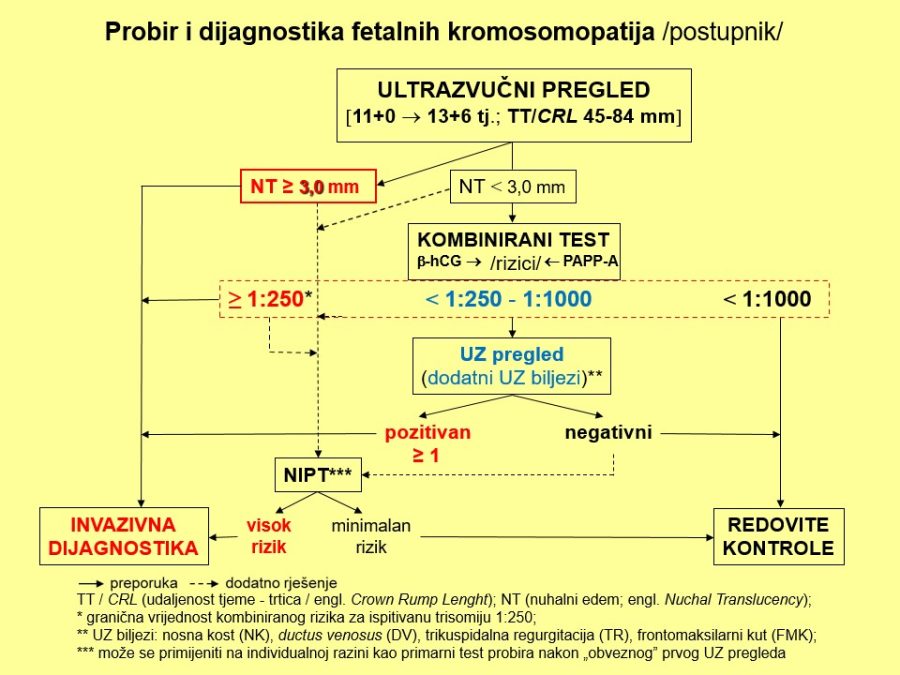
Već u prvom tromjesečju treba na temelju čimbenika rizika (anamneza, maternalne karakteristike, NT, free β-hCG, PAPP-A, PlGF, ductus venosus, srednji arterijski tlak, PI uterine arterije, …) probrati ugrožene trudnoće (njih je između 15-20%) kojima će trebati i ciljana antenatalna skrb. Važni su probiri na kromosomopatije (preciznije, trisomije), gestacijske poremećaje kao posljedicu patološke placentacije (preeklampsija, spontani pobačaji, zastoj fetalnoga rasta, fetalna smrt), gestacijski dijabetes, prijevremeni porod i hipotireozu. Na kraju, ali nikako manje važno, treba misliti na moguće prisustvo teških malformacija (npr. defekti neuralne cijevi, evisceracije, skeletne malformacije, …), što se može dijagnosticirati ili otkloniti pozornim ultrazvučnim pregledom (tzv. mini anomaly
scan).
Kronološki gledano, prvi ključan pregled je ultrazvučni pregled krajem prvoga tromjesečja, točnije između navršenog 11. tjedna (11+0), a prije navršenog 14. tjedna trudnoće (13+6), kad je udaljenost tjeme-trtica (TT) između 45mm i 84mm. Osim klasične provjere srčanog rada, gestacijske dobi i fetalne anatomije, temeljni cilj pregleda su ultrazvučni (UZ) biljezi ili markeri kromosomopatija, prvenstveno nuhalni edem (NT) 1kao dio kombiniranog probirnog testa (KPT), nosna kost, protok krvi kroz ductus venosus i trikuspidalno ušće fetalnoga srca.
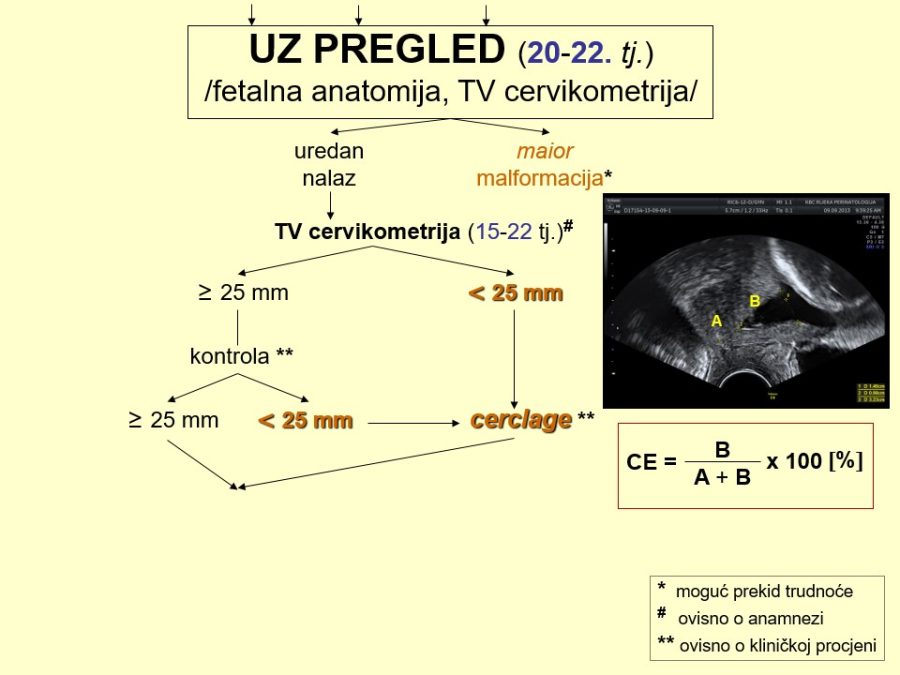
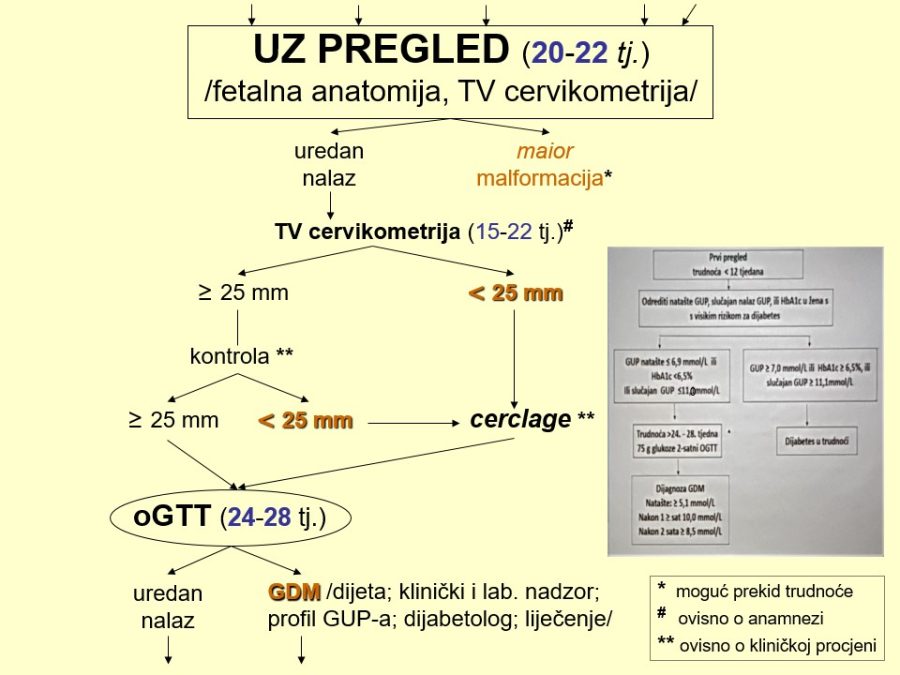
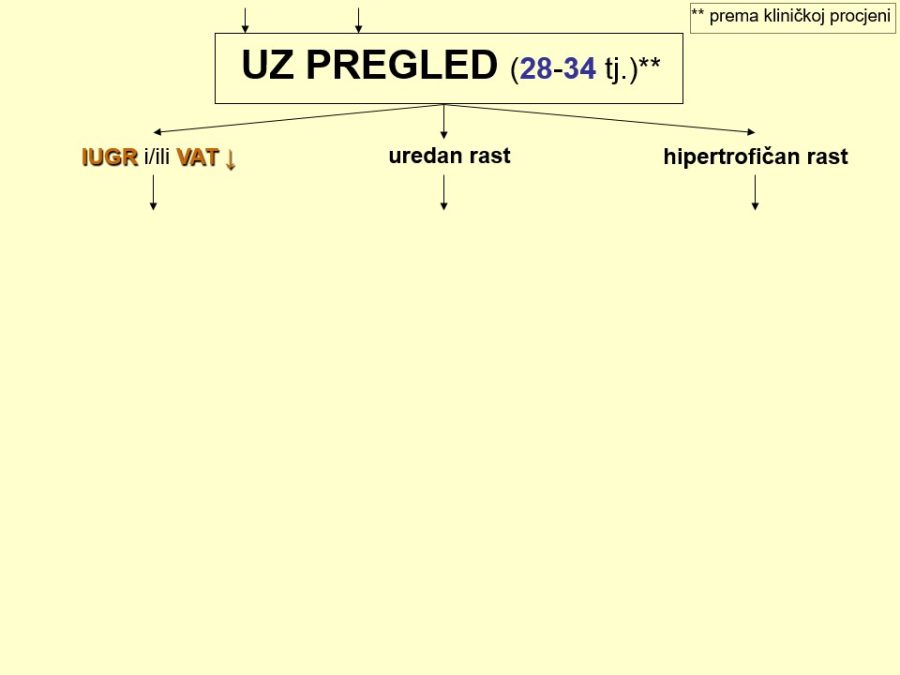
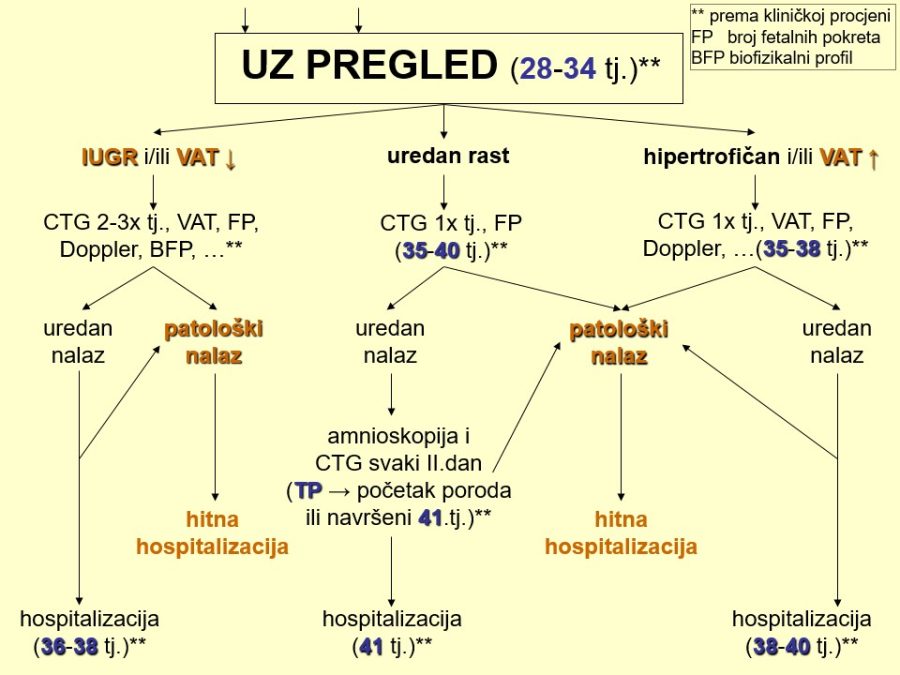
Dio stručnih preporuka za nadzor trudnoća u kasnom drugom tromjesečju prikazan je u obliku postupnika ili algoritma pretraga odnosno testova za procjenu fetalnog rasta i kondicije. Predloženi postupnik nije služben odnosno prihvaćen od stručnog društva. Postupnici se mogu kreirati tako da daju više ili manje sigurnosti u ocjeni stanja fetusa. Veći broj pretraga i njihova veća učestalost primjene trebali bi, u pravilu, dati više sigurnosti u evaluaciji fetalnog stanja i obratno. Ovaj predloženi postupnik jedan je od onih koji daju veću sigurnost, ali pritom se ne smije pretjerati s brojem i opsegom pretraga, jer se time povećavaju troškovi i nepotrebno, fizički i psihički, opterećuju trudnice i medicinsko osoblje. Gotovo svako stručno opstetričko društvo pojedine zemlje ima neke posebnosti u preporukama za nadzor trudnoća, pa se međusobno više ili manje razlikuju.










Autor: Oleg Petrović