Prof. dr. sc. Oleg Petrović, dr.med.
 Suradnik, prof. dr. sc. Oleg Petrović, dr.med., redoviti profesor u trajnom izboru, diplomirao je na Medicinskom fakultetu u Rijeci 1982.godine s temom diplomskoga rada “Placenta praevia kao opstetrički problem” (mentor prof.dr.sc. Henrik Bosner). Tijekom studija bio je dvije godine demonstrator na Zavodu za anatomiju i tri godine na Zavodu za patologiju i patološku anatomiju.
Suradnik, prof. dr. sc. Oleg Petrović, dr.med., redoviti profesor u trajnom izboru, diplomirao je na Medicinskom fakultetu u Rijeci 1982.godine s temom diplomskoga rada “Placenta praevia kao opstetrički problem” (mentor prof.dr.sc. Henrik Bosner). Tijekom studija bio je dvije godine demonstrator na Zavodu za anatomiju i tri godine na Zavodu za patologiju i patološku anatomiju.
Završio je poslijediplomski studij iz “Opće kliničke patofiziologije”, a magistarski rad obranio u ožujku 1987.godine pod naslovom “Učestalost molarnog graviditeta s osvrtom na patohistološke karakteristike”. Na Kliniku za ginekologiju i porodništvo Medicinskog fakulteta u Rijeci, na radno mjesto mlađeg istraživača i specijalizanta iz ginekologije i opstetricije, primljen je u kolovozu 1987.godine, čime je započela njegova karijera znanstvenika, stručnjaka i nastavnika Medicinskog fakulteta. Doktorsku disertaciju obranio je 1992.godine, s temom “Imunohistologija i funkcijska aktivnost limfocita humane decidue u prvom tromjesečju patoloških trudnoća” (mentor akademik Daniel Rukavina).
Znanstveno-nastavno zvanje sveučilišnog docenta stekao je 2. svibnja 1996. godine nakon nastupnog predavanja s naslovom “Biofizikalni profil fetusa”, a zvanje izvanrednog profesora 1. veljače 2000. godine. U zvanje redovitog profesora na Katedri za ginekologiju i porodništvo Medicinskog fakulteta Sveučilišta u Rijeci izabran je 25.svibnja 2004.godine. Nakon pet godina, točnije 21.travnja 2009.godine, Senat Sveučilišta u Rijeci potvrdio je odluku Fakultetskog vijeća Medicinskog fakulteta o izboru u znanstveno-nastavno zvanje redoviti profesor u trajnom izboru na Katedri za ginekologiju i porodništvo istog fakulteta.
Kao specijalist ginekologije i opstetricije radio je na Perinatološkom odjelu
Klinike za ginekologiju i porodništvo Kliničkog bolničkog centra u Rijeci, gdje je od 1.siječnja 1998.godine obnašao funkciju pročelnika Odsjeka za patologiju trudnoće, a od svibnja 2002. pročelnika Odjela za perinatologiju iste Klinike. U travnju 2005.godine priznat mu je status uže specijalnosti iz fetalne medicine i opstetricije, nakon čega je postao mentorom za spomenuto usko stručno područje.
S novim ustrojem Zavoda za perinatologiju izabran je na mjesto njegovog pročelnika 1.lipnja 2010.godine. Aktivno je sudjelovao u dodiplomskoj i poslijediplomskoj nastavi na Medicinskom fakultetu u Rijeci i Zagrebu, u radu povjerenstava za ocjenu i obranu diplomskih, magistarskih i doktorskih radova, te specijalističkih i supspecijalističkih ispita iz ginekologije i opstetricije.
Član je Hrvatskog liječničkog zbora, Hrvatskog društva ginekologa i opstetričara, Hrvatskog društva za perinatalnu medicinu, Hrvatskog društva za ultrazvuk u medicini i biologiji, Hrvatskog društva za ultrazvuk u ginekologiji i perinatologiji, osnivački član Alps Adria Society for Immunology of Reproduction (AASIR) i član International Society for Immunology of Reproduction (ISIR) od 2003. godine.
Od 2002. godine bio je član Etičkog povjerenstva KBC u Rijeci, a od 30.prosinca 2003.godine postao njegovim predsjednikom tijekom dva mandata. Od akademske godine 2003/2004 pa sve do 2008.godine, bio je član Povjerenstva za poslijediplomski studij i trajnu medicinsku izobrazbu na Medicinskom fakultetu u Rijeci. Odlukom predsjednika Županijskog suda u Rijeci od 18.ožujka 2004.godine izabran je za stalnog sudskog vještaka iz područja ginekologije i opstetricije. Rješenjem ministra zdravstva i socijalne skrbi RH od 21.siječnja 2005.godine postao je članom novoosnovanog Povjerenstva za perinatalnu medicinu pri spomenutom Ministarstvu. Bio je izabran za člana Radne skupine spomenutog Povjerenstva za izradu prijedloga akcijskog plana „Milenijskih ciljeva razvoja MZSS”. U veljači 2005.godine imenovan je članom Povjerenstva za etička pitanja Medicinskog fakulteta Sveučilišta u Rijeci. Iste godine u listopadu (2005), odlukom ministra znanosti a na temelju Odluke Nacionalnog vijeća za znanost, izabran je za člana Prosudbene skupine Ministarstva znanosti, obrazovanja i športa RH za ocjenu prijedloga znanstvenih programa i projekata iz područja biomedicine i zdravstva. Nakon sastanka Radne skupine za projekt „Rodilišta prijatelji djece” u organizaciji UNICEF-a, Ureda za Hrvatsku, početkom 2007.godine, izabran je u Savjet programa „Rodilišta prijatelji djece”. U ožujku 2007.godine određen je po prvi put u sastav Komisije za stručni nadzor Hrvatske liječničke komore i od tada je više puta bio član spomenutih Komisija. Na prijedlog predsjednika HLK Vijeće Komore imenovalo ga je na sjednici od 9.svibnja 2012.godine za člana Visokog časnog suda HLK. U Povjerenstvo za znanstvenoistraživačku djelatnost izabran je 2008.godine, a mandat mu je novom odlukom od 20. rujna 2011.godine bio produžen do rujna 2014.godine. Odlukom direktora HZZO od 1.prosinca 2008.godine bio je imenovan doktorom specijalistom – konzultantom odnosno članom Liječničkog povjerenstva Direkcije HZZO radi davanja stručnog mišljenja o medicinskoj opravdanosti upućivanja na liječenje u inozemstvo osiguranih osoba HZZO u djelatnosti ginekologije i porodništva.
Dugogodišnjim radom u struci stakao je bogato teorijsko i praktično iskustvo neophodno za brojna medicinska vještačenja za područje fetalne medicine i opstetricije, koja je tijekom četiri godine obavljao kao stalni sudski vještak, a nakon toga kao zaposlenik Medicinskog fakulteta u Rijeci. Tako je vještačio i nadvještačio za područje cijele države u brojnim sudskim predmetima, istragama državnih odvjetništava, zdravstveno-inspekcijskim nadzorima za Ministarstvo zdravstva i redovitim i/ili izvanrednim stručnim nadzorima za Hrvatsku liječničku komoru.
Aktivno je sudjelovao u više znanstvenih projekata. Tako je bio voditelj integriranog projekta PUBLIC HEALTH IMPACT OF LONG-TERM, LOW-LEVEL MIXED ELEMENT EXPOSURE IN SUSCEPTIBLE POPULATION STRATA (PHIME) za Hrvatsku u okviru VI. Framework Programme od 2007. do 2010.godine.
Bio je aktivan učesnik i pozvani predavač brojnih domaćih i stranih znanstvenih i stručnih skupova. Recenzirao je znanstvene radove za časopise LIJEČNIČKI VIJESNIK, GYNAECOLOGIA ET PERINATOLOGIA, EARLY HUMAN DEVELOPMENT, PATIENT EDUCATION AND COUNSELING (PEC) i JOURNAL OF OBSTETRICS AND GYNAECOLOGY (CJOG). Početkom 2006.godine postao je članom Uređivačkog savjeta za časopis GYNAECOLOGIA ET PERINATOLOGIA, a od 2010. urednik je istog časopisa za područje materno-fetalne medicine i opstetricije. Bio je član Uređivačkog odbora časopisa Medicinskog fakulteta u Rijeci MEDICINA FLUMINENSIS. Više puta bio je recenzent znanstvenih projekata za Ministarstvo znanosti, obrazovanja i športa RH. Recenzirao je i nastavni plan i program poslijediplomskog specijalističkog studija PERINATOLOGIJA na Medicinskom fakultetu Sveučilišta u Zagrebu (2004) i dodiplomskog stručnog studija PRIMALJSTVO VZŠ u Zagrebu (2001). Do kraja 2022.godine objavio je kao autor ili koautor 43 izvorna znanstvena rada koji su citirani u Current Contents-u ili SCIE (vidi CroRIS).
Nagrađen je ZAHVALNICOM za uspješnu dugogodišnju znanstvenu i stručnu djelatnost na polju zaštite materinstva u Republici Hrvatskoj (7. travnja 1999.) od Upravnog odbora Hrvatskog društva za perinatalnu medicinu. Glavni odbor Hrvatskog liječničkog zbora odlikovao ga je 26. veljače 2005.godine DIPLOMOM HLZ za značajan doprinos u promidžbi i vrijednosti Zbora, promicanju stručnih, znanstvenih i etičkih načela i unaprjeđenju zdravlja naroda. Fakultetsko vijeće Medicinskog fakulteta Sveučilišta u Rijeci u povodu 50.obljetnice osnutka Fakulteta dodijelilo mu je 2005.godine POVELJU za prepoznatljiv osobni doprinos u stvaranju, razvoju te promicanju kvalitete i identiteta Fakulteta. Odlukom Skupštine Hrvatskog liječničkog zbora od 24.veljače 2007.godine odlikovan je POVELJOM HLZ u znak priznanja za osobit doprinos Zboru, medicinskoj znanosti i zdravstvu u Republici Hrvatskoj. Kao kruna karijere, u lipnju 2012.godine nagrađen je GODIŠNJOM NAGRADOM GRADA RIJEKE za izniman i prepoznatljiv doprinos razvoju riječkog rodilišta, te za promicanje identiteta i kvalitete Medicinskog fakulteta Sveučilišta u Rijeci.
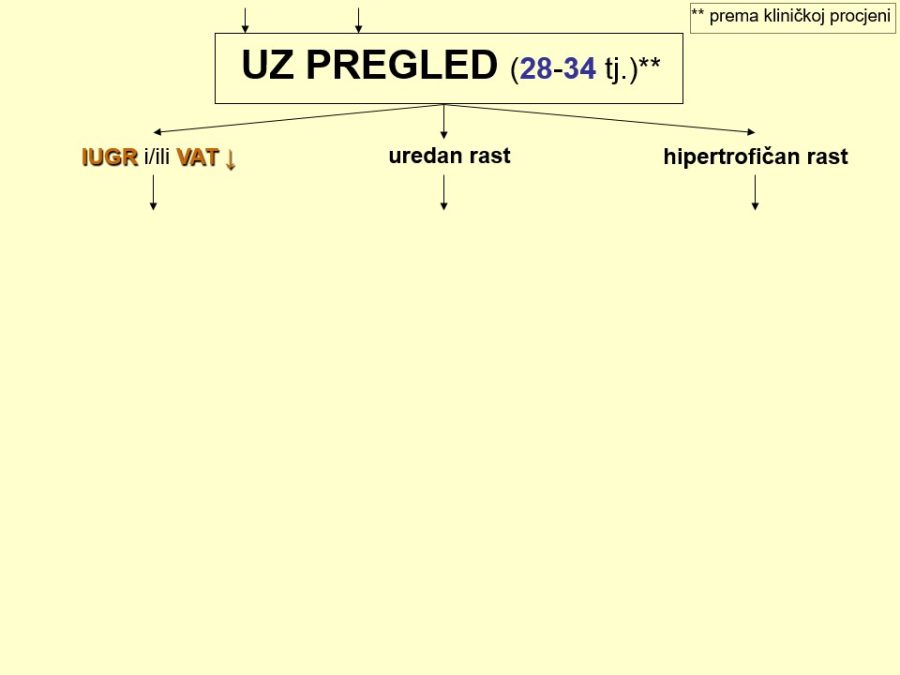
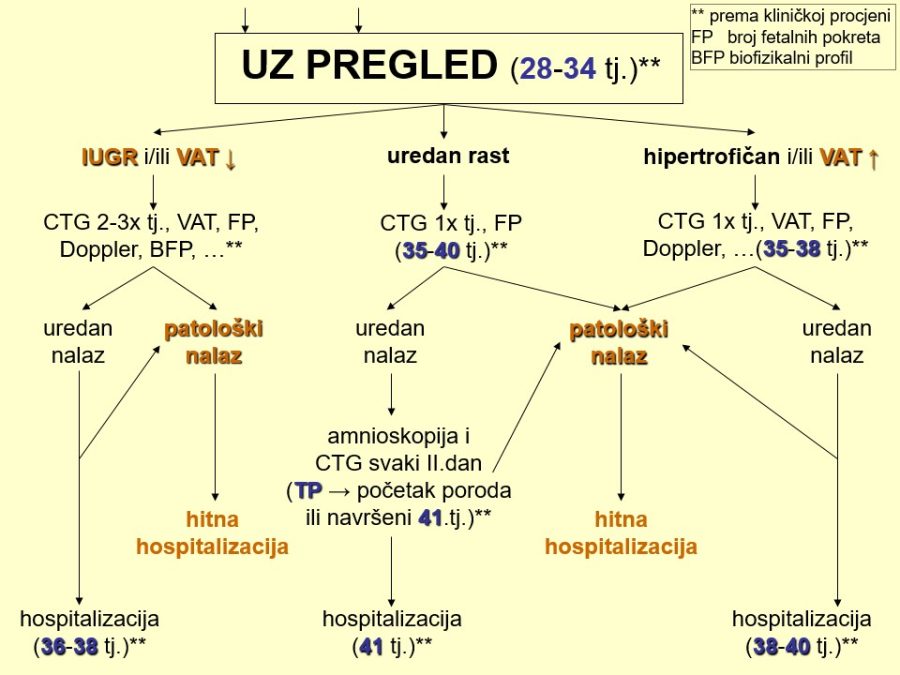
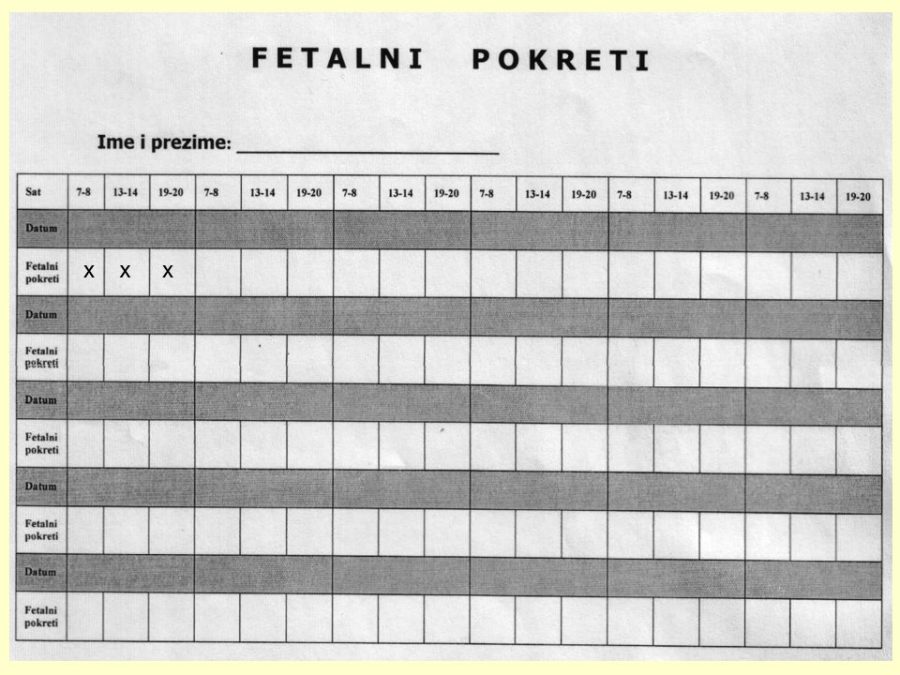
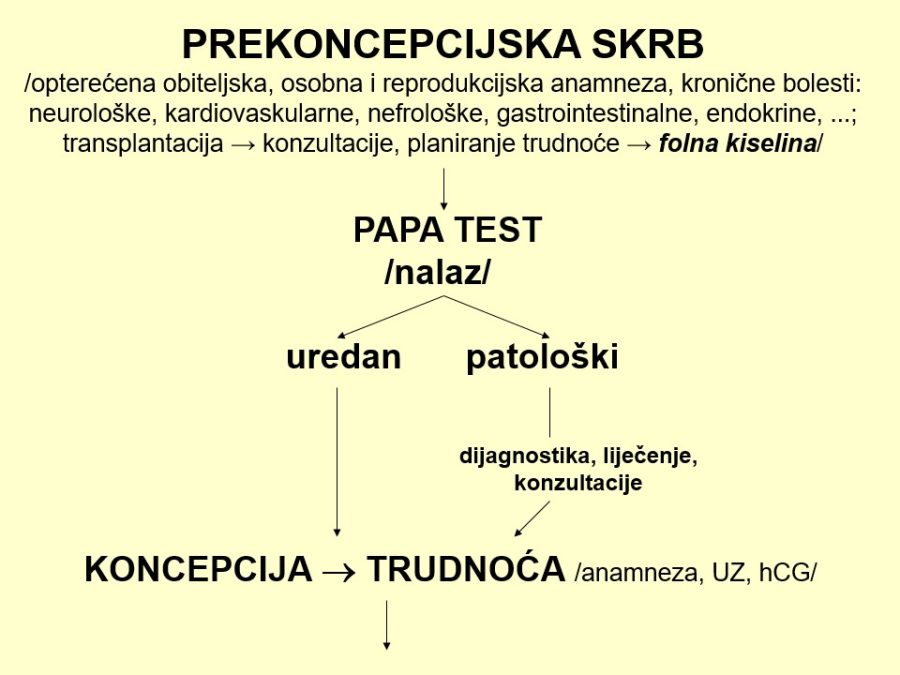
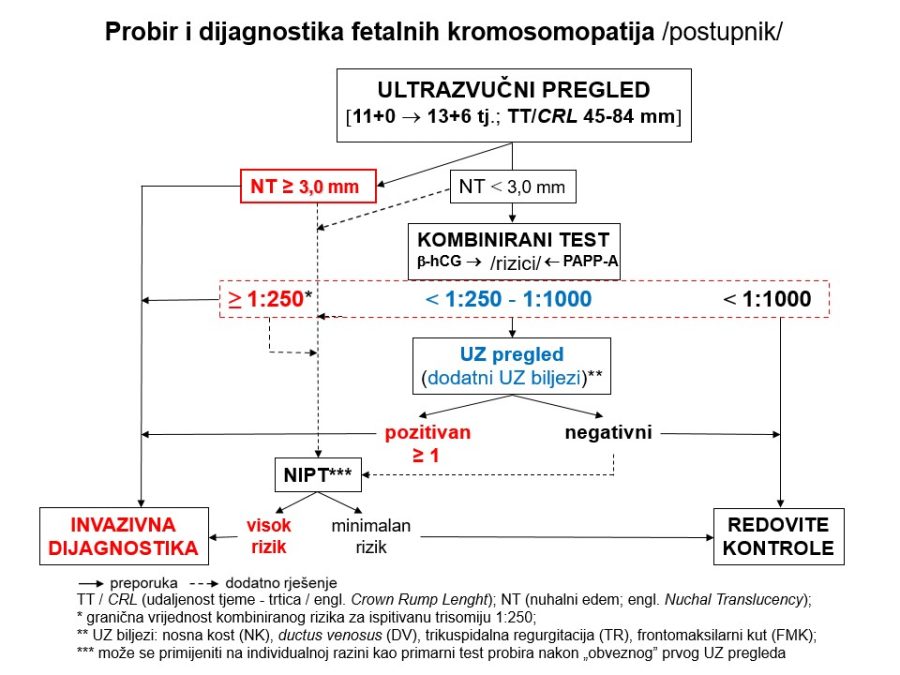
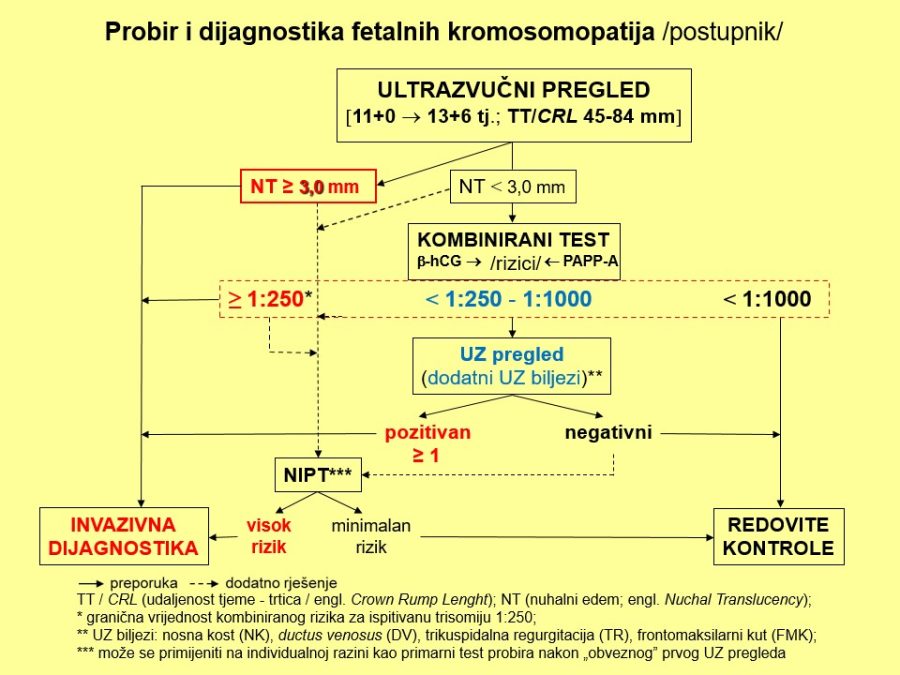
Njegovi profesionalni interesi su fetalna i maternalna medicina i opstetricija (prenatalna dijagnostika, dijagnostika i nadzor visokorizičnih trudnoća), imunologija reprodukcije i ultrazvučna dijagnostika.